مرض الكلى المتعدد الكيسات (PKD)
قال تعالى: (وَاصبِر وَمَا صَبُركَ إلا بِاللّهِ)
ماهو مرض الكلى المتعدد الكيسات (PKD)
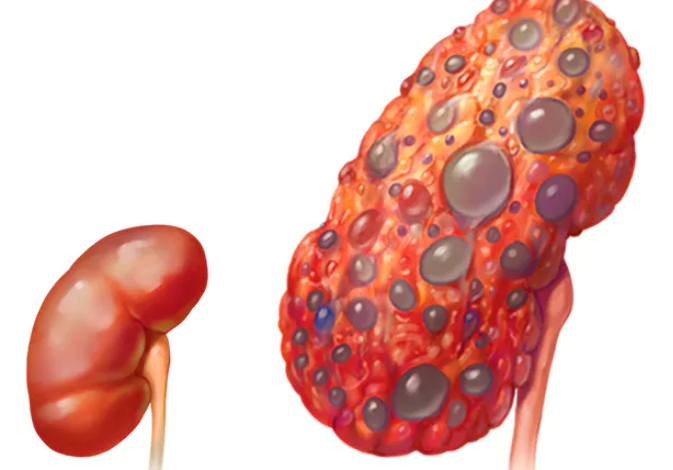
مرض الكلى المتعدد الكيسات (PKD) هو اضطراب وراثي يتميز بتكوين أكياس مليئة بالسوائل في الكلى. إنه أحد أكثر أمراض الكلى الوراثية شيوعًا، ويمكن أن يؤدي إلى فقدان وظائف الكلى بشكل تدريجي مع مرور الوقت.
هناك نوعان رئيسيان من PKD:
مرض الكلى المتعدد الكيسات السائد (ADPKD):
هذا هو الشكل الأكثر شيوعًا من PKD، ويمثل حوالي 90 ٪ من الحالات. يحدث بسبب طفرة في جين PKD1 أو PKD2. يظهر ADPKD عادةً في مرحلة البلوغ، وتظهر الأعراض عادةً بين سن 30 و 50. تتطور الأكياس وتنمو في الكلى بمرور الوقت، مما يؤدي في النهاية إلى تضخمها وفقدان وظيفتها الطبيعية.يتبع نمط وراثي جسمي سائد، مما يعني أن الفرد المصاب لديه فرصة بنسبة 50 ٪ لنقل الحالة إلى كل طفل من أطفاله.
الطفرات في جين PKD1 أو PKD2 مسؤولة عن تطور ADPKD. تلعب هذه الجينات دورًا في تكوين هياكل الكلى والحفاظ عليها.
في ADPKD، تتطور الخراجات في الكلى وتتضخم تدريجياً، لتحل محل أنسجة الكلى السليمة. بمرور الوقت، يمكن أن تضعف الأكياس وظائف الكلى، مما يؤدي إلى مضاعفات مثل ارتفاع ضغط الدم، وحصى الكلى، والتهابات المسالك البولية، وفي بعض الحالات، مرض الكلى في نهاية المرحلة (الداء الكلوي بمراحله الأخيرة).
مرض الكلى المتعدد الكيسات المتنحي (ARPKD):
هو شكل نادر من مرض الكلى المتعدد الكيسات الذي يحدث في مرحلة الطفولة أو الطفولة المبكرة. وهو ناتج عن طفرات في جين PKHD1. على عكس ADPKD، يمكن أن يؤثر ARPKD أيضًا على أعضاء أخرى، مثل الكبد والرئتين. يمكن أن تختلف شدة ARPKD بشكل كبير، ويمكن أن تؤدي إلى مضاعفات كبيرة لدى الأفراد المصابين. يتبع نمط وراثي وراثي متنحي، مما يعني أنه يجب على كلا الوالدين حمل نسخة من الجين المتحور لإنجاب طفل مصاب.
يحدث ARPKD بسبب طفرات في جين PKHD1، الذي يشارك في تطوير ووظيفة الكلى والأعضاء الأخرى.
PKD هي حالة تقدمية، مما يعني أنه بمرور الوقت، تزداد الأكياس في الكلى من حيث الحجم والعدد، مما يؤدي إلى تضخم الكلى. نتيجة لذلك، تضعف قدرة الكلى على تصفية الفضلات والسوائل الزائدة من الدم. يمكن أن يؤدي ذلك إلى ارتفاع ضغط الدم وأمراض الكلى المزمنة والفشل الكلوي والحاجة إلى غسيل الكلى أو زرع الكلى.
بالإضافة إلى الأعراض المتعلقة بالكلى، يمكن أن تؤثر PKD أيضًا على أجزاء أخرى من الجسم. يمكن أن يتسبب في تكوين أكياس في الكبد والبنكرياس والطحال وأعضاء أخرى، مما يؤدي إلى مضاعفات مختلفة اعتمادًا على العضو المصاب.
عادةً ما يتم تشخيص PKD من خلال اختبارات التصوير مثل الموجات فوق الصوتية أو الأشعة المقطعية أو فحوصات التصوير بالرنين المغناطيسي، والتي يمكن أن تكتشف وجود الأكياس في الكلى. يهدف علاج PKD إلى إدارة الأعراض وإبطاء تقدم المرض والوقاية من المضاعفات. الأدوية، والتحكم في ضغط الدم، والنظام الغذائي وتغيير نمط الحياة، والتدخلات الجراحية في بعض الأحيان قد يوصي بها المتخصصون في الرعاية الصحية الذين يعتنون بالأفراد المصابين بمرض PKD.
ما هي أعراض مرض الكلى المتعدد الكيسات (PKD)؟
يمكن أن تختلف أعراض مرض الكلى المتعدد الكيسات (PKD) تبعًا لنوع PKD ومرحلة المرض. في المراحل المبكرة، قد لا يسبب PKD أي أعراض ملحوظة. ومع ذلك، مع نمو وتكاثر الأكياس بمرور الوقت،
قد تظهر العلامات والأعراض التالية:
- ألم في البطن: يمكن أن يحدث ألم خفيف ومستمر في الظهر أو الجانبين أو بين الضلوع والوركين أو في البطن بسبب تضخم الكلى أو وجود حصوات في الكلى.
- ارتفاع ضغط الدم (ارتفاع ضغط الدم): يمكن أن يسبب PKD ارتفاع ضغط الدم، والذي غالبًا ما يصعب السيطرة عليه. يمكن أن يؤدي ارتفاع ضغط الدم إلى مزيد من الضرر للكلى ويزيد من خطر الإصابة بأمراض القلب والأوعية الدموية.
- تغيرات في البول: يمكن أن يحدث دم في البول (بيلة دموية) أو عدوى متكررة في المسالك البولية (UTIs) نتيجة تكيسات في الكلى.
- حصوات الكلى: يمكن أن تؤدي الأكياس الموجودة في الكلى إلى تعطيل التدفق الطبيعي للبول، مما يزيد من خطر الإصابة بحصوات الكلى. يمكن أن يسبب هذا ألمًا شديدًا وانزعاجًا.
- كثرة التبول: قد يحدث زيادة في معدل التبول، خاصة في الليل (التبول الليلي)، حيث تفقد الكلى قدرتها على تركيز البول بشكل فعال.
- تضخم البطن: مع نمو وتكاثر الأكياس، يمكن أن تتضخم الكلى بشكل ملحوظ، مما يؤدي إلى تورم ملحوظ أو انتفاخ في البطن.
- كتل الخاصرة أو الظهر: يمكن الشعور بالخراجات الكبيرة في الكلى ككتل محسوسة في الخاصرة أو المناطق الخلفية.
- مرض الكلى المزمن (CKD): يمكن أن يؤدي الفقد التدريجي لوظائف الكلى إلى أعراض مرتبطة بمرض الكلى المزمن، مثل التعب والضعف وفقدان الشهية والغثيان والقيء والحكة واحتباس السوائل.
من المهم ملاحظة أن أعراض PKD يمكن أن تختلف اختلافًا كبيرًا بين الأفراد، حتى داخل نفس العائلة. قد يعاني بعض الأفراد من أعراض قليلة أو معدومة حتى مراحل متأخرة من المرض، بينما قد يعاني البعض الآخر من الأعراض في وقت مبكر من الحياة. إذا كنت تشك في أنك قد تكون مصابًا بمرض PKD أو كنت تعاني من أي أعراض مقلقة، فمن المستحسن استشارة أخصائي الرعاية الصحية من أجل التقييم والتشخيص المناسبين.
ما هي نتائج مرض الكلى المتعدد الكيسات (PKD)؟
يمكن أن تختلف نتائج مرض الكلى المتعدد الكيسات (PKD) اعتمادًا على عدة عوامل، بما في ذلك نوع PKD، وشدة المرض، والتغيرات الفردية، وإدارة الحالة.
فيما يلي بعض النتائج المحتملة:
- التقدم إلى مرض الكلى في نهاية المرحلة (الداء الكلوي بمراحله الأخيرة): في كل من مرض الكلى المتعدد الكيسات الوراثي السائد (ADPKD) ومرض الكلى المتعدد الكيسات المتنحي (ARPKD)، هناك خطر حدوث فقدان تدريجي لوظائف الكلى بمرور الوقت. في النهاية، قد تصل الكلى إلى نقطة لم يعد بإمكانها فيها تصفية النفايات بشكل مناسب والحفاظ على توازن السوائل والكهارل، مما يؤدي إلى مرض الكلى في نهاية المطاف. في هذه المرحلة، يصبح زرع الكلى أو غسيل الكلى ضروريًا للبقاء على قيد الحياة.
- المضاعفات التي تصيب الأعضاء الأخرى:يمكن أن تؤثر PKD أيضًا على أعضاء أخرى إلى جانب الكلى. في ADPKD، يمكن أن تتطور الخراجات في الكبد والبنكرياس والأعضاء الأخرى، مما قد يؤدي إلى مضاعفات مثل تكيسات الكبد وخراجات البنكرياس والفتق والتشوهات في القلب والأوعية الدموية. في ARPKD، يتأثر الكبد بشكل شائع، ويمكن أن تحدث مشاكل في الرئة أيضًا. يمكن أن تختلف شدة هذه المضاعفات بشكل كبير بين الأفراد.
- ارتفاع ضغط الدم ومضاعفات القلب والأوعية الدموية: ارتفاع ضغط الدم (ارتفاع ضغط الدم) هو سمة شائعة في PKD ويمكن أن يساهم في تفاقم تلف الكلى. من المهم التحكم في ضغط الدم بشكل فعال للمساعدة في إبطاء تدهور وظائف الكلى وتقليل مخاطر الإصابة بمضاعفات القلب والأوعية الدموية مثل أمراض القلب والسكتة الدماغية.
- حصوات الكلى والتهابات المسالك البولية: يمكن أن يؤدي وجود الأكياس في الكلى إلى تعطيل التدفق الطبيعي للبول، مما يؤدي إلى زيادة خطر الإصابة بحصوات الكلى والتهابات المسالك البولية. يمكن أن تسبب الألم وعدم الراحة والمضاعفات المحتملة إذا تركت دون علاج.
- مضاعفات الحمل: في النساء المصابات بـ PKD، يمكن أن يشكل الحمل تحديات إضافية. هناك خطر متزايد للإصابة بمقدمات الارتعاج (حالة تتميز بارتفاع ضغط الدم أثناء الحمل)، والتهابات المسالك البولية، والمضاعفات المتعلقة بتكيسات الكلى. تعتبر المراقبة والإدارة عن كثب من قبل المتخصصين في الرعاية الصحية ذوي الخبرة في PKD والحمل أمرًا مهمًا لرفاهية كل من الأم والطفل.
تجدر الإشارة إلى أن نتائج PKD يمكن أن تكون شديدة التباين. قد يعاني بعض الأفراد من تقدم أبطأ للمرض وأعراض أكثر اعتدالًا، بينما قد يعاني البعض الآخر من تدهور أسرع في وظائف الكلى. يمكن أن يساعد الاكتشاف المبكر والمراقبة المنتظمة والإدارة المناسبة في إبطاء تقدم PKD، وتأخير ظهور المضاعفات، وتحسين النتائج.
ما هو علاج مرض الكلى المتعدد الكيسات (PKD)؟
على الرغم من عدم وجود علاج لمرض الكلى المتعدد الكيسات (PKD)، إلا أن العلاج يركز على التحكم في الأعراض وإبطاء تقدم المرض والوقاية من المضاعفات. قد تختلف خطة العلاج المحددة اعتمادًا على عمر الفرد والأعراض ووظيفة الكلى والصحة العامة.
فيما يلي بعض الطرق الشائعة:
- السيطرة على ضغط الدم: السيطرة على ارتفاع ضغط الدم أمر بالغ الأهمية في PKD للمساعدة في إبطاء تقدم تلف الكلى. قد يوصى بإجراء تعديلات على نمط الحياة، مثل تقليل تناول الصوديوم، والحفاظ على وزن صحي، وممارسة التمارين الرياضية بانتظام، والحد من استهلاك الكحول. الأدوية، مثل مثبطات الإنزيم المحول للأنجيوتنسين (ACE) أو حاصرات مستقبلات الأنجيوتنسين (ARBs)، توصف عادة للتحكم في ضغط الدم وتقليل البيلة البروتينية (البروتين الزائد في البول).
- إدارة الألم: يمكن استخدام مسكنات الألم التي لا تستلزم وصفة طبية، مثل الأسيتامينوفين، لتخفيف الألم الخفيف إلى المتوسط. ومع ذلك، من المهم استشارة أخصائي الرعاية الصحية قبل تناول أي أدوية للتأكد من أنها آمنة للكلى ولتجنب التفاعلات المحتملة مع الأدوية الأخرى.
- إدارة المضاعفات: قد تكون هناك حاجة إلى تدخلات محددة لإدارة المضاعفات المرتبطة PKD. على سبيل المثال، في حالة ظهور حصوات الكلى، يمكن أن تشمل خيارات العلاج الأدوية لتخفيف الآلام، وزيادة تناول السوائل، وفي بعض الحالات، إجراءات لإزالة أو تكسير الحصوات. يمكن علاج التهابات المسالك البولية بالمضادات الحيوية. في حالة حدوث تكيسات في الكبد أو غيرها من المضاعفات المرتبطة بالأعضاء، فقد تكون الرعاية المتخصصة ضرورية.
- التعديلات الغذائية: يمكن لنظام غذائي صحي ومتوازن أن يدعم الصحة العامة ووظائف الكلى. قد تشمل التوصيات تناول الصوديوم، والاعتدال في استهلاك البروتين، والبقاء رطبًا، والحد من تناول الكافيين والكحول. في بعض الحالات، قد يقدم أخصائي أمراض الكلى أو اختصاصي التغذية المسجل إرشادات غذائية شخصية.
- الاستشارة الوراثية: الأفراد الذين يعانون من PKD أو تاريخ عائلي من PKD قد يفكرون في الاستشارة الوراثية. يمكن للمستشارين الوراثيين تقديم معلومات حول نمط الوراثة، ومناقشة خيارات تنظيم الأسرة، ومساعدة الأفراد على فهم احتمالية نقل الحالة إلى أطفالهم.
- المراقبة المنتظمة: تساعد الفحوصات المنتظمة، بما في ذلك اختبارات الدم، واختبارات البول، ودراسات التصوير، في مراقبة وظائف الكلى، واكتشاف أي تغييرات أو مضاعفات، وتوجيه قرارات العلاج. قد تتضمن المراقبة أيضًا فحوصات منتظمة لضغط الدم وتقييمات لأنظمة الأعضاء الأخرى المتأثرة بـ PKD.
- غسيل الكلى وزرع الكلى: في المراحل المتقدمة من PKD، عندما لا تتمكن الكلى من العمل بشكل كافٍ (مرض الكلى في نهاية المرحلة)، قد يكون من الضروري غسيل الكلى أو زرع الكلى. يساعد غسيل الكلى على تصفية الفضلات والسوائل الزائدة من الدم، بينما تتضمن زراعة الكلى استبدال الكلى المريضة بكلية صحية من متبرع.
من المهم للأفراد الذين يعانون من PKD العمل عن كثب مع فريق الرعاية الصحية، والذي قد يشمل أطباء الكلى والمستشارين الوراثيين وأخصائيي التغذية وغيرهم من المتخصصين، لتطوير خطة علاج فردية وتلقي الرعاية المناسبة بناءً على احتياجاتهم الخاصة.
كيف يتم تشخيص مرض الكلى المتعدد الكيسات (PKD)؟
يمكن تشخيص مرض الكلى المتعدد الكيسات (PKD) من خلال مجموعة من تقييم التاريخ الطبي والفحص البدني والاختبارات التشخيصية.
فيما يلي الطرق الرئيسية المستخدمة في تشخيص PKD:
- التاريخ الطبي والفحص البدني: سيقوم أخصائي الرعاية الصحية بمراجعة تاريخك الطبي، بما في ذلك أي تاريخ عائلي لمرض الكلى. سيقومون أيضًا بإجراء فحص بدني، والتحقق من وجود علامات مثل تضخم الكلى أو الكتل في البطن.
- اختبارات التصوير: تعتبر دراسات التصوير ضرورية لتأكيد وجود تكيسات الكلى وتقييم حجمها وعددها. تُستخدم اختبارات التصوير التالية بشكل شائع:
- الموجات فوق الصوتية: غالبًا ما تكون الموجات فوق الصوتية هي طريقة التصوير الأولية المستخدمة لتصور الكلى. يمكنه اكتشاف وجود الأكياس وتقديم معلومات حول حجمها وموقعها وخصائصها.
- التصوير المقطعي المحوسب (CT): يمكن أن توفر الأشعة المقطعية صورًا أكثر تفصيلاً للكلى وتساعد على التمييز بين الكيسات والكتل الصلبة. يمكنهم أيضًا اكتشاف الخراجات في الأعضاء الأخرى، مثل الكبد.
- فحص التصوير بالرنين المغناطيسي (MRI): يمكن أن تقدم فحوصات التصوير بالرنين المغناطيسي صورًا عالية الدقة للكلى وتوفر معلومات إضافية حول خصائص الأكياس. وهي مفيدة بشكل خاص لتقييم مدى التورط الكيسي في PKD.
- الاختبارات الجينية: في بعض الحالات، قد يوصى بإجراء الاختبارات الجينية، خاصة عندما يكون التشخيص غير مؤكد أو لتأكيد الطفرة الجينية المحددة المسؤولة عن المرض. يمكن للاختبارات الجينية تحديد الطفرات في جينات PKD1 أو PKD2 لمرض الكلى المتعدد الكيسات السائد (ADPKD) أو جين PKHD1 لمرض الكلى المتعدد الكيسات المتنحي (ARPKD).
- الاختبارات المعملية: يمكن إجراء اختبارات الدم والبول لتقييم وظائف الكلى وتحديد أي تشوهات. يمكن أن تشمل هذه الاختبارات:
- تحاليل الدم: قياس نسبة الكرياتينين في الدم ونتروجين اليوريا في الدم (BUN) لتقييم وظائف الكلى.
- اختبارات البول: تحليل عينات البول للتحقق من وجود الدم والبروتين وغيرها من التشوهات.
من المهم ملاحظة أن العمر الذي يتم فيه تشخيص PKD يمكن أن يختلف. عادة ما يتم تشخيص ADPKD في مرحلة البلوغ، بينما يتم تشخيص ARPKD عادة في مرحلة الرضاعة أو الطفولة المبكرة. ومع ذلك، يمكن أن يتأثر توقيت التشخيص بوجود الأعراض والتاريخ العائلي.
إذا كنت تشك في أنك قد تكون مصابًا بمرض PKD أو كنت تعاني من أعراض مرتبطة بالحالة، فمن المستحسن استشارة أخصائي رعاية صحية. يمكنهم تقييم أعراضك وإجراء الاختبارات المناسبة وتقديم تشخيص دقيق.
متى نحتاج إلى غسيل الكلى لمرض الكلى المتعدد الكيسات (PKD)؟
قد يكون غسيل الكلى مطلوبًا للأفراد المصابين بمرض الكلى المتعدد الكيسات (PKD) عندما لا تتمكن الكلى من أداء وظائفها الأساسية بشكل كافٍ. يعتمد قرار بدء غسيل الكلى على عدة عوامل، بما في ذلك الصحة العامة للفرد، ووظيفة الكلى، والأعراض، والمضاعفات.
فيما يلي بعض المؤشرات الشائعة لغسيل الكلى في PKD:
- مرض الكلى في نهاية المرحلة (الداء الكلوي بمراحله الأخيرة): يبدأ غسيل الكلى عادة في الأفراد المصابين بـ PKD عندما يصلون إلى المرحلة النهائية من مرض الكلى. يتميز مرض الكلى في نهاية المرحلة بفقدان كبير لوظائف الكلى، حيث لا تستطيع الكلى تصفية النفايات بشكل فعال والحفاظ على توازن السوائل والكهارل. في هذه المرحلة، يصبح غسيل الكلى أو زرع الكلى ضروريًا للبقاء على قيد الحياة.
- تبول الدم المصحوب بأعراض: يشير اليوريا إلى تراكم الفضلات والسموم في مجرى الدم بسبب ضعف الكلى. عندما يسبب التبول في الدم أعراضًا شديدة، مثل الغثيان والقيء المستمر، والتعب الشديد، والارتباك، والحكة غير المنضبطة، أو ضيق التنفس، يمكن البدء في غسيل الكلى لإزالة هذه السموم وتوفير الراحة.
- الحمل الزائد للسوائل: مع انخفاض وظائف الكلى، قد تصبح الكلى أقل كفاءة في إزالة السوائل الزائدة من الجسم. يمكن أن يؤدي ذلك إلى زيادة السوائل، مما يؤدي إلى التورم (الوذمة) وصعوبة التنفس وارتفاع ضغط الدم. يمكن أن يساعد غسيل الكلى في إزالة السوائل الزائدة واستعادة توازن السوائل المناسب.
- الاختلالات غير المنضبطة بالكهرباء: تساعد الكلى على تنظيم مستويات الكهارل في الجسم. عندما يتطور PKD إلى نقطة لا يمكن فيها إدارة اختلالات الإلكتروليت، مثل ارتفاع البوتاسيوم (فرط بوتاسيوم الدم) أو ارتفاع الفوسفات (فرط فوسفات الدم) بشكل فعال من خلال النظام الغذائي والأدوية، فقد يكون غسيل الكلى ضروريًا لاستعادة مستويات الكهارل الطبيعية.
- مضاعفات خطيرة: في بعض الحالات، يمكن أن يؤدي PKD إلى مضاعفات خطيرة قد تتطلب غسيل الكلى. على سبيل المثال، إذا تمزق الخراجات الكبيرة، مما تسبب في نزيف كبير أو عدوى لا يمكن إدارتها بشكل متحفظ، فقد تكون هناك حاجة لغسيل الكلى. بالإضافة إلى ذلك، قد تتطلب المضاعفات التي تصيب أعضاء أخرى، مثل فشل الكبد أو قصور القلب، غسيل الكلى.
من المهم ملاحظة أن قرار بدء غسيل الكلى يتم اتخاذه على أساس فردي، مع مراعاة العوامل المختلفة الخاصة بحالة الشخص. سيقوم فريق الرعاية الصحية، بما في ذلك أخصائيي أمراض الكلى، بمراقبة وظائف الكلى والأعراض والصحة العامة عن كثب لتحديد التوقيت المناسب لبدء غسيل الكلى.
كيف يعمل غسيل الكلى لمرض الكلى المتعدد الكيسات (PKD)
غسيل الكلى هو طريقة علاجية تُستخدم للأفراد المصابين بمرض الكلى المتعدد الكيسات (PKD) والذين وصلوا إلى المرحلة النهائية من المرض الكلوي (الداء الكلوي بمراحله الأخيرة)، حيث لم تعد الكلى قادرة على أداء وظائفها بشكل فعال.
هناك نوعان رئيسيان من غسيل الكلى:
- غسيل الكلى
- غسيل الكلى البريتوني.
إليك كيفية عمل كل طريقة من هذه الطرق:
غسيل الكلى:
ينطوي غسيل الكلى على استخدام آلة تسمى جهاز غسيل الكلى أو جهاز غسيل الكلى. أثناء العملية، يُزال الدم من الجسم من خلال نقطة وصول للأوعية الدموية، وعادة ما تكون ناسورًا شريانيًا وريديًا أو طعمًا أو قسطرة وريدية مركزية.
ثم يتم تمرير الدم من خلال جهاز غسيل الكلى، والذي يعمل بمثابة كلية صناعية. يتكون جهاز غسيل الكلى من غشاء شبه نافذ يسمح بمرور الفضلات والسوائل الزائدة في الدم مع الاحتفاظ بالمواد الأساسية مثل خلايا الدم الحمراء والبروتينات.
يتم توصيل جهاز غسيل الكلى بجهاز غسيل الكلى الذي يتحكم في معدل التدفق وتكوين محلول غسيل الكلى (الديالة). تساعد الديالة في إزالة الفضلات والسوائل الزائدة من الدم.
بمجرد تنقية الدم وإزالة السوائل الزائدة، يتم إعادتها إلى الجسم من خلال نفس نقطة الوصول الوعائية.
غسيل الكلى البريتوني:
ينطوي غسيل الكلى البريتوني على استخدام الغشاء البريتوني، الذي يبطن تجويف البطن، كمرشح طبيعي. يمكن تنفيذ هذه الطريقة في المنزل أو في بيئة سريرية.
يتم إدخال أنبوب مرن وناعم يسمى القسطرة جراحيًا في البطن. من خلال هذه القسطرة، يتم إدخال محلول غسيل الكلى المعقم (الديالة) في تجويف البطن. تبقى الديالة في البطن لفترة محددة، تُعرف بوقت السكون.
خلال فترة الإقامة، يعمل الغشاء البريتوني كمرشح، مما يسمح للنفايات والسوائل الزائدة من الأوعية الدموية في التجويف البريتوني بالمرور إلى الديالة.
بعد وقت المكوث، يتم تصريف الدُيالة المستخدمة، التي تحتوي الآن على فضلات وسوائل زائدة، من البطن من خلال القسطرة. تُعرف هذه العملية باسم التبادل.
عادةً ما يتم إجراء عمليات التبادل المتعددة على مدار اليوم للحفاظ على المستوى المطلوب لإزالة النفايات وتوازن السوائل.
يساعد كل من غسيل الكلى وغسيل الكلى البريتوني على إزالة الفضلات والسموم والسوائل الزائدة من الجسم، ومحاكاة وظائف الكلى. يعتمد الاختيار بين الطريقتين على عوامل مختلفة، بما في ذلك التفضيل الفردي، والملاءمة الطبية، واعتبارات نمط الحياة.